卵巣がん術後再発①
卵巣がん術後再発 60代 女性
免疫療法と放射線短期照射の併用で巨大腹膜播種、肺転移が消失。
診断名
卵巣がん・術後再発
転移部位:腹膜播種、後腹膜リンパ節(図1)
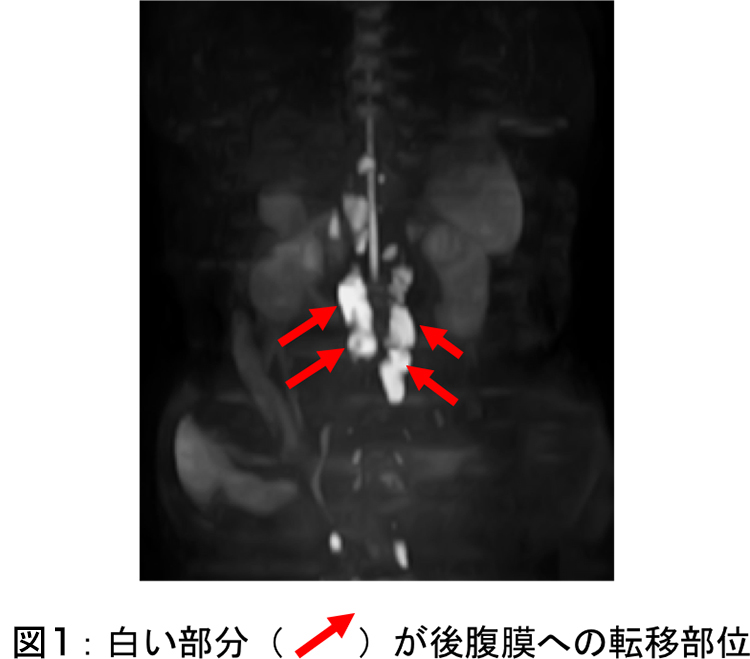
当院の治療までの経緯
2013年に卵巣がんと診断され、手術・抗がん剤・放射線の標準治療を行った。
2015年に再発し、抗がん剤治療を受けてきたが、治療効果が認められず、最終的に緩和ケアを勧められた。
治療内容と経過
治療内容
がん特異的な細胞傷害性T細胞の誘導
この患者さんは放射線治療後に、追加の治療として当院の免疫療法を選択されました。
樹状細胞作製のためのアフェレーシス(成分採血)を施行。
放射線治療後に一度減少した白血球数が回復してきたタイミングで、免疫治療を開始しました。
免疫チェックポイント阻害剤の投与
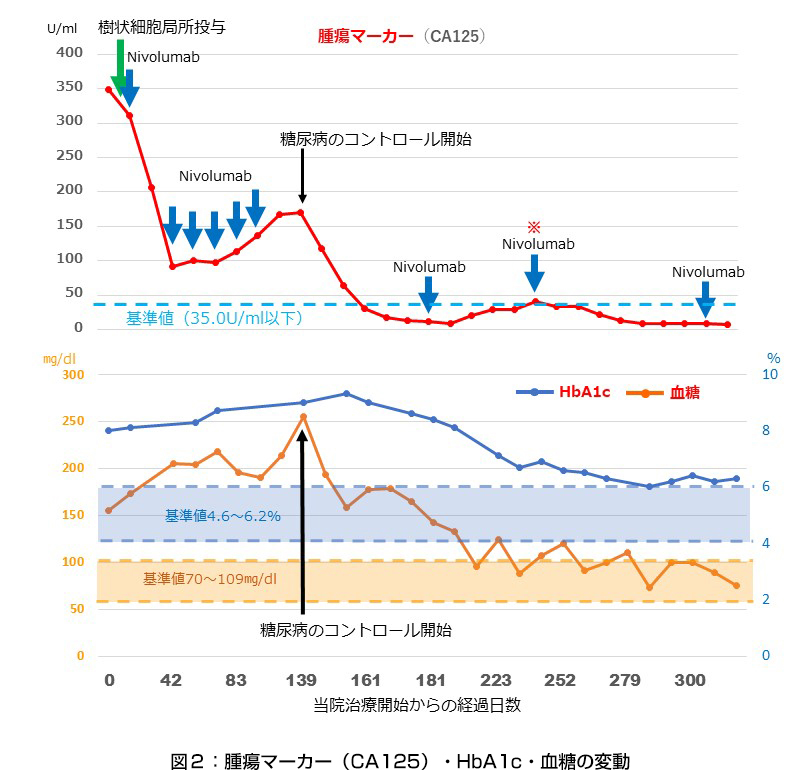
樹状細胞の局所投与後、がん特異的な細胞傷害性T細胞の疲弊(免疫疲弊)をブロックするため、2週間に1回、合計6回の低用量ニボルマブ(0.3mg/kg)を投与しました(図2参照)。その後、糖尿病のコントロールを開始し、HbA1cや血糖値の低下と並行して低用量ニボルマブを投与しました。
経過
この患者さんも樹状細胞局所注射後とニボルマブ投与後には、一過性の発熱がみられました。ニボルマブ投与3回目から腫瘍マーカーが上昇傾向となったため、ニボルマブによるPD-1のブロックだけではなく、がん微小環境における免疫抑制因子を抑える治療、および糖尿病の治療などを並行して行いました。糖尿病のコントロールを開始した後、HbA1cや血糖値の低下と並行して低用量ニボルマブを投与したところ、CA125の上昇を抑えることに成功しました(図2の腫瘍マーカー(CA125)グラフ上の※部分)。
考察
これまでに糖尿病を患っている方のがん免疫療法を何度か行っています。今回とは別の患者さんですが、糖尿病治療薬のために低血糖発作を起こした期間に急激な腫瘍マーカーの上昇となったことがありました。糖尿病薬の服薬を止めてもらって血糖値を高めに維持したところ、腫瘍マーカーが急激に下がり、免疫治療の効果が著明に改善したことがあります。
がん細胞と同じく、リンパ球の糖代謝も解糖系がメインになっており、適度な糖を供給しないとリンパ球の活性が低下し、免疫治療の効果が不十分になってしまいます。つまり、糖質制限などの栄養管理はがん免疫療法には、むしろ不利に働くのです。余談ですが、数年前に、がん細胞の増殖には糖質ではなく、あるアミノ酸が関与していることが報告されています。必ずしも糖質制限をしたからといって、がんの増殖を抑えられることにはならないようです。
(参考:How cancer cells fuel their growths)
今回の患者さんはがんになる前から糖尿病を患っており、当院のがん治療中も糖尿病の治療を行っていましたが、治療初期のがん病状の改善とは逆に糖尿病は悪化していました。その後、糖尿病のコントロールをしっかりと行った結果、再上昇したマーカーが一ヶ月弱で正常範囲まで低下し、現在(2019年12月)はCR(完全寛解)の状態になっています。
このように、がんに対する免疫治療の効果を上げるためには生活習慣病などのコントロールも必要な場合があります。今回の例では、糖尿病をコントロールすることによって、結果的に免疫療法の効果を増強させることができたと考えています。


